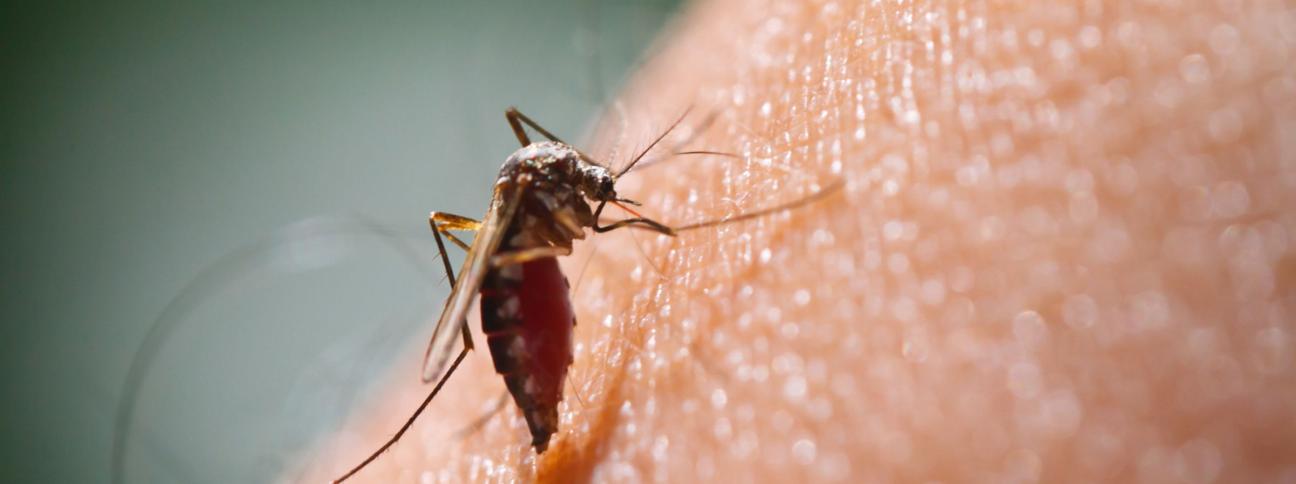
Che cos'è la malaria
La Malaria è una malattia infettiva provocata da protozoi del genere Plasmodium, trasmessa agli esseri umani attraverso la puntura di zanzare del genere Anopheles. La malaria umana è causata da quattro diverse specie di Plasmodio: Plasmodium Falciparum, Plasmodium Vivax, Plasmodium Ovale, Plasmodium Malariae. Di questi, il P. Falciparum è particolarmente pericoloso, in quanto può causare infezioni fulminanti ed è resistente ai comuni farmaci antimalarici. L'Infezione provocata dal P. Falciparum può essere letale, soprattutto nei bambini, negli anziani e nelle donne gravide.
La malaria rappresenta un enorme problema sanitario a livello mondiale ed è la principale causa di morbilità e mortalità in numerose nazioni: è diffusa soprattutto nelle regioni tropicali e sub-tropicali del pianeta, dove causa più di 300 milioni di infezioni e circa un milione di morti l'anno.
In Italia è scomparsa a partire dagli anni '50; i casi che si verificano nel nostro paese sono soprattutto la conseguenza del rientro di turisti da Paesi malarici e dell'immigrazione da tali paesi.
Trasmissione della malaria
L'infezione è trasmessa all'uomo dalla puntura di una zanzara anofele femmina che ha punto in precedenza una persona ammalata. Il parassita si moltiplica nella zanzara e, attraverso la sua puntura (che non provoca prurito o dolore), infetta il nuovo ospite. Inizia così il periodo d'incubazione, durante il quale i parassiti si sviluppano nel fegato dell'uomo in maniera del tutto asintomatica.
L'incubazione può essere breve (7-14 giorni per l'infezione da P. Falciparum, 8-14 per P. Vivax e P. Ovale, e 7-30 giorni per P. Malariae) o può protrarsi per alcuni mesi (come per alcuni ceppi di P. Vivax e di P. Ovale). In ogni caso, trascorso questo periodo, i plasmodi riescono ad eludere il sistema immunitario e a raggiungere il sangue, dove attaccano e distruggono i globuli rossi, dando così inizio alla fase sintomatica.
Malaria: quali sono i sintomi
I sintomi della malaria sono variabili e dipendono da molti fattori, in primo luogo dalla specie del plasmodio infettante e dalle condizioni di salute generali del soggetto infetto.
La malattia, in genere, si presenta con febbre, brividi, cefalea, sudorazione diffusa, dolori muscolari, anemia, problemi gastrointestinali, vomito e dolori addominali. Nei casi più gravi (provocati soprattutto da P. Falciparum), la malaria può causare convulsioni, ittero, insufficienza renale, insufficienza respiratoria, emorragie, alterazioni della coscienza e coma e progredire addirittura fino alla morte.
Gli attacchi malarici, causati dalla liberazione dei parassiti nel sangue, si ripetono ad intervalli di 48 o 72 ore circa, a seconda del tipo di parassita. In genere durano dalle 8 alle 12 ore. Iniziano con brividi di freddo, seguiti da una forte febbre, da nausea e dolore diffuso. L'episodio malarico si conclude con una fase di sudorazione abbondante, durante la quale la febbre cala ma lascia l'ammalato stanco e spossato.
Diagnosi e terapia della malaria
La diagnosi clinica si basa sull’osservazione dei sintomi che presenta il paziente. Tuttavia, l’unico modo per una diagnosi definitiva di malaria consiste nell'individuare la presenza del parassita o di suoi componenti nel sangue mediante test di laboratorio. L'emoscopia diretta, ovvero l’osservazione diretta al microscopio di una goccia di sangue prelevata tramite la puntura di un dito, è considerata il metodo “Gold Standard”.
L’esame deve essere eseguito sia su una goccia spessa di sangue sia su uno striscio sottile: il primo facilita la diagnosi soprattutto in caso di un basso numero di parassiti, il secondo aiuta a stabilire la specie.
La malaria richiede una Diagnosi e un trattamento molto tempestivi, ma i plasmodi sono diventati fortemente resistenti a quasi tutti i farmaci antimalarici, soprattutto alla clorochina, l'antimalarico meno costoso e più diffuso. Si è così sempre più spesso costretti a utilizzare nuove combinazioni di farmaci.
Particolare attenzione deve essere posta nella cura delle donne in gravidanza affette da malaria, soprattutto nell'ultimo trimestre.
I pazienti affetti da grave malaria da P. Falciparum o che non possono assumere farmaci per via orale dovranno essere trattati per infusione endovenosa continua. Il miglior trattamento disponibile, in particolare per la malaria da Plasmodium Falciparum, è la terapia combinata a base di artemisina (ACT).
Profilassi della malaria
È importante ricordare che non esiste nessuna profilassi farmacologica che offre una protezione completa. Tutti i farmaci disponibili hanno effetti collaterali di vario grado che ne diminuiscono la tolleranza e di conseguenza riducono l'aderenza al trattamento. I farmaci antimalarici, inoltre, a volte sono controindicati, soprattutto nei bambini piccoli e nelle donne in gravidanza, e l'associazione con altri farmaci può essere sconsigliata.
La scelta dei farmaci da impiegare deve tenere conto delle diverse specie di plasmodi e, soprattutto, della distribuzione geografica del P. Falciparum (resistente alla clorochina).
La protezione nei confronti delle zanzare resta tuttora la miglior difesa contro l'infezione malarica. Ecco alcuni suggerimenti per impedire il contatto con la zanzara anofele ed evitarne la puntura:
- dormire in stanze con reti alle finestre o usare zanzariere, meglio se impregnate con insetticidi;
- indossare vestiti che non lasciano scoperte parti del corpo (camicie con maniche lunghe, pantaloni lunghi, ecc.) e preferire abbigliamento di colore chiaro (i colori scuri attirano le zanzare);
- applicare sulla pelle repellenti per insetti (tenendo presente che il sudore ne riduce l'effetto) e usare in camera, la notte, spray antizanzare o diffusori di insetticida;
- evitare, se possibile, di uscire durante le ore notturne (quando le zanzare di solito pungono);
- evitare di soggiornare vicino all'acqua e in zone umide.